 Cuando hace una semana le diagnostiqué a Carmen, una vivaracha mujer de 73 años, que tenía alergia al anisakis, me dijo algo que me sorprendió: "Eso es imposible doctora, usted está equivocada, tiene que volver a hacerme todo el estudio, seguro que hay un error. Yo no puedo ser alérgica al pescado, me encanta, y tomo cada día salmón ahumado como aperitivo antes de las comidas. Sin eso no voy a poder vivir. Estoy segurísima que esas ronchas me salen por la crema de papaya que me pongo por las mañanas. No se lo tome a mal pero los médicos también se equivocan ¿verdad?".
Cuando hace una semana le diagnostiqué a Carmen, una vivaracha mujer de 73 años, que tenía alergia al anisakis, me dijo algo que me sorprendió: "Eso es imposible doctora, usted está equivocada, tiene que volver a hacerme todo el estudio, seguro que hay un error. Yo no puedo ser alérgica al pescado, me encanta, y tomo cada día salmón ahumado como aperitivo antes de las comidas. Sin eso no voy a poder vivir. Estoy segurísima que esas ronchas me salen por la crema de papaya que me pongo por las mañanas. No se lo tome a mal pero los médicos también se equivocan ¿verdad?".
Pues sí, los médicos somos humanos y también nos podemos equivocar, pero este no era el caso, y me tocó explicarle a Carmen con calma en qué consistía su alergia al anisakis y qué podía hacer para convivir con ella de la mejor manera posible.
¿Qué es el anisakis?
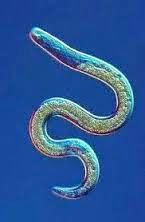
Os iba a dar una definición muy científica de lo que es este parásito, pero creo que lo mejor es nombrarlo como lo hace la gente cuando le enseño una foto del protagonista: "Ese gusanillo tan asqueroso que tiene el pescado". Así de simple.
El anisakis es un parásito que pasa su ciclo vital en el tubo digestivo de peces y mamíferos marinos, donde vive a costa de ellos. Los humanos somos un huesped accidental en su complicado ciclo biológico. Cuando el ser humano ingiere pescado infestado, este gusano puede causarle alteraciones digestivas y reacciones alérgicas.
¿Se puede ver en el pescado? ¿Cómo es?
No es fácil poderlo observar a simple vista ya que es de pequeño tamaño (de entre 3 y 5 cm de largo y 1 o 2 mm de diámetro) y de color claro, casi transparente. Esto hace que pase inadvertido entre los tejidos, sobre todo si son de color blanco (merluza, boquerones en vinagre, etc.). A pesar de eso, si nos fijamos bien y el parásito está crecidito, podemos llegar a verlo especialmente en la zona central del pescado, alrededor de los intestinos.
El anisakis es un parásito que pasa su ciclo vital en el tubo digestivo de peces y mamíferos marinos, donde vive a costa de ellos. Los humanos somos un huesped accidental en su complicado ciclo biológico. Cuando el ser humano ingiere pescado infestado, este gusano puede causarle alteraciones digestivas y reacciones alérgicas.
¿Se puede ver en el pescado? ¿Cómo es?
No es fácil poderlo observar a simple vista ya que es de pequeño tamaño (de entre 3 y 5 cm de largo y 1 o 2 mm de diámetro) y de color claro, casi transparente. Esto hace que pase inadvertido entre los tejidos, sobre todo si son de color blanco (merluza, boquerones en vinagre, etc.). A pesar de eso, si nos fijamos bien y el parásito está crecidito, podemos llegar a verlo especialmente en la zona central del pescado, alrededor de los intestinos.
Prácticamente todos los pescados y cefalópodos (calamar, pulpo, sepia) que consumimos habitualmente pueden tener la larva de anisakis. Entre ellos destacan el bacalao, la merluza, pescadilla, sardina, boquerón, abadejo, arenque, salmón, caballa, bonito y jurel. Dentro de los cefalópodos el más parasitado es el calamar.
Incluso podemos encontrarlo en los peces de piscifactorías que hayan sido alimentados con especies infestadas por anisakis.
Sin embargo están libres de este parásito los peces de río (trucha de agua dulce), los crustáceos (gamba, langostino, camarón, bogavante, cangrejo) y bivalvos (almeja, mejillón, ostra, etc.).
Aunque afecta a todos los países donde el consumo de pescado es habitual, existen diferencias en cuanto al grado de parasitación dentro de las zonas de pesca. Así, el pescado que viene del Mediterráneo presenta muy poca parasitación de anisakis (6%) en contraste con el que procede del Cantábrico (50%) y del Atlántico (36%). Esto hace que la alergia y las manifestaciones clínicas digestivas por consumo de anisakis sean especialmente frecuentes en la zona norte y centro de nuestro país, frente a la zona mediterránea.
¿Cómo nos contagiamos?
El ser humano es un huesped accidental, debido a la ingestión de pescados contaminados. Nos contagiamos al consumir pescado crudo, poco cocinado o ligeramente curado o condimentado. Son hábitos alimentarios que se dan en diferentes países. Así tenemos el sushi o sashimi en Japón, los arenques salados en Holanda, los boquerones en vinagre en España o el ceviche en América latina como ejemplos de causas frecuentes de contagio.
Cualquier pescado y cefalópodo puede estar parasitado por anisakis.
La alergia al anisakis no es una alergia al pescado.
No hay que tener pánico a comer pescado ni calamares. La persona afectada puede comerlos sin problemas siempre que siga una serie de cuidados para que este parásito no llegue con vida al interior de su organismo. Estas normas os las explicaré más adelante. Son muy sencillas.
Una cosa tiene que quedar clara: el hecho de que el pescado te lo vendan en un sitio de confianza no implica que no haya anisakis, ni el hecho de que el pescado tenga anisakis implica que no sea de calidad.
¿Qué enfermedades nos puede producir? ¿Son graves?
El consumo de anisakis nos puede desencadenar varias enfermedades:
1. Anisakiosis o infección humana por anisakis:
Ocurre cuando las larvas de anisakis penetran en nuestro tubo digestivo tras comer pescado infestado.
Lo más habitual es que se eliminen con las heces sin más consecuencias o bien, si están vivas, se pueden enganchar a la mucosa del tubo digestivo originando diferentes cuadros clínicos dependiendo de la zona afectada.
- Forma gástrica: los síntomas aparecen a las pocas horas (<12h) después de comer pescado, coincidiendo con el momento justo en que la larva penetra en la pared del estómago. Lo más frecuente es dolor intenso en la zona alta del abdomen junto con naúseas y vómitos. Realmente estos síntomas no se producen por la larva sino por nuestra reacción contra algo que desconocemos, contra un cuerpo extraño. Como el gusano no suele sobrevivir en nuestro aparato digestivo, los síntomas desaparecen solos sin necesidad de tratamiento excepto para calmar el malestar abdominal.
- Forma intestinal: los síntomas aparecen más tarde, entre dos y tres días después de consumir el pescado contaminado. Además de dolor, naúseas y vómitos, también se producen síntomas de alteración del ritmo intestinal como estreñimiento y diarreas.
En ocasiones puede dar lugar a situaciones más graves al originar obstrucción y oclusión intestinal. Los síntomas se parecen a los de una apendicitis aguda y en urgéncias se pueden confundir.
- Forma extragastrointestinal: es muy poco frecuente pero ocurre cuando las larvas consiguen perforar completamente la pared digestiva y emigrar a otras partes del cuerpo como el pulmón, páncreas, hígado...Cuando esto ocurre puede ser necesaria la cirugía.
2. Alergia al anisakis:
Todo esto se complica si se produce una sensibilización. Es decir, si nuestro sistema inmunológico crea anticuerpos específicos durante el contacto con estos bichitos y, en caso de producirse una nueva ingesta originaría la reacción alérgica con síntomas variados que pueden ir desde picor, urticarias (ronchas en la piel), edemas (hinchazón de labios, párpados) hasta el shock anafiláctico con riesgo de muerte. Una vez que nos hemos sensibilizado cualquier contacto posterior, incluso con partículas minúsculas de las larvas de anisakis vivas, nos provocará reacciones alérgicas.
Este cuadro alérgico se suele desencadenar dentro de las primeras cuatro horas tras comer pescado contaminado.
Ocurre cuando aparecen síntomas alérgicos acompañados de síntomas digestivos. Existe una sensibilización alérgica y además también una parasitación del aparato digestivo con larvas de anisakis. Los síntomas digestivos suelen ocurrir antes que los alérgicos y generalmente dentro de las primeras 6 horas tras ingerir el pescado parasitado.
¿Éxisten pruebas para diagnosticar la alergia y la parasitación por anisakis?
La mayor sospecha nos la da la historia que nos explica el paciente. Nosotros tenemos que insistir en buscar la causa con preguntas tipo: ¿Qué ha comido en las últimas 24 horas?, ¿Suele comer pescado poco cocinado? ¿Cuándo empezó a notar la reacción?.
Los síntomas suelen aparecer a las pocas horas o minutos de comer pescado poco hecho o crudo. En nuestro país es típico comer los boquerones en vinagre; y cada vez hay más adeptos también a la comida oriental japonesa. Estas son dos causas importantes de infestación por anisakis.
1. La sensibilización o alergia se confirma mediante:
- Las pruebas de alergia cutáneas: consisten en poner unas gotitas en el antebrazo que contienen estractos del parásito y de diferentes pescados. Se puncionan levemente con una lanceta y se observa si existe reacción a los 15 minutos. El diagnóstico será positivo si aparece un habón (ronchita) para el anisakis y negativa para los pescados.
Esta prueba se debe realizar siempre en la consulta de alergia.
- Análisis de sangre: se determina la IgE específica para anisakis. Valores por encima de 0.35 KU/l indican contacto o sensibilización, pero hasta que no alcanzan niveles de 3.5 KU/l no consideramos que sea una alergia propiamente dicha. Dependerá también de la historia clínica del paciente.
Actualmente disponemos de pruebas en sangre más específicas como los antígenos recombinantes que nos ayudan mucho para poder confirmar este diagnóstico.
2. Para diagnosticar la parasitación digestiva hay que hacer una endoscopia y, en el caso de poder ver la larva, se debe extraer en ese momento con ayuda de unas pinzas.
Eso puede ocurrir, de hecho es algo que con frecuencia observamos en la consulta. Entre la población general aproximadamente encontramos que el 15% van a presentar pruebas positivas para anisakis pero de ellos, sólo el 1% presentan síntomas de alergia cuando consumen la larva viva. La explicación está en que nos podemos sensibilizar pero no llegar a desarrollar la alergia o desarrollarla más adelante. Es lo que se llama una sensibilización subclínica.
Es importante saber que un resultado positivo en las pruebas de alergia indica que el paciente ha estado en contacto con Anisakis y está sensibilizado, pero no que lo tenga en ese momento.
¿Se cura la alergia al anisakis?
Desgraciadamente no. Aun no disponemos de ningún tratamiento que elimine de forma permanente esta alergia. La única solución por ahora es no ingerir las larvas vivas para evitar desencadenar un cuadro alérgico. No olvidemos que la alergia puede originar cuadros muy graves en la persona, incluso puede llegar a producirle la muerte por un choque anafiláctico.
¿Qué puedo hacer para evitar que el anisakis me produzca una reacción?
Lo único que podemos hacer es evitar ingerir larvas vivas de anisakis. Lo más fácil sería poderlas eliminar totalmente del pescado antes de su consumo, pero eso es "misión imposible" ya que estas larvas son tan pequeñas que habitualmente no las podemos ver a simple vista. Su color blanquecino se confunde además entre la carne del pescado.
Por este motivo, la única forma de prevenir que al ingerirlas nos desencadenen una reacción, es evitando la ingesta de cualquier pescado que esté crudo o poco cocinado si no ha sido previamente congelado.
Las larvas se mueren con el frío y con el calor extremo. La larva muerta no produce alergia ya que no secreta la sustancia capaz de originar la respuesta de nuestro sistema inmunológico. Así que bastaría simplemente con matar las larvas antes de consumir el pescado.
RECOMENDACIONES MUY IMPORTANTES:
Tanto para pescados como para cefalópodos (calamar, pulpo, sepia)
 - Evitar consumirlos crudos o poco cocinados.
- Evitar consumirlos crudos o poco cocinados. - Evitar el consumo de pescado poco procesado como: ahumado, en vinagre, en escabeche, marinado, carpaccio, ceviche y sushi.
- Para matar la larva tenemos dos opciones:
1. Cocinar a una temperatura superior a 60º durante al menos dos minutos. Preferible horno, cocción o fritura. Evitar microondas y plancha.
2. Congelar el pescado a -20º durante tres días mínimo.
Lo ideal es congelar antes el pescado para reducir el riesgo a cero. Es una forma de matar la larva y poderlo comer luego como queramos, poco hecho, crudo, en vinagre, etc. Lo mejor es la ultracongelación en alta mar (por ejemplo Pescanova) pero si lo congelamos en casa durante al menos 72 horas a -20º (frigoríficos 3-4 estrellas) ya sería suficiente. Si la temperatura de congelación de su frigorífico es de -18º se debe congelar el pescado durante una semana.
Estas mismas medidas se han establecido como obligatorias para los establecimientos de restauración (bares, comedores, restaurantes, hoteles, etc.) cuando sirven platos de pescado crudo o poco cocinado. En España según Real Decreto 1420/2006.
¿Qué tengo que hacer si me aparece una reacción alérgica?
Si le han diagnosticado una alergia al anisakis, su alergólogo le habrá explicado qué tipo de medicación tiene que tener siempre consigo y cómo la debe de utilizar.
Las recomendaciones varían en función de los síntomas que presente pero de forma general son las siguientes:
- Si la reacción es leve y afecta sólo a la piel (ronchas, inflamación de labios, párpados, picor) es suficiente con un antihistamínico oral. Puede administrar también un corticoide para ayudar a bajar la inflamación posterior.
- En el caso de aparecer síntomas de asma con dificultad para respirar y tos seca, debe aplicarse un inhalador broncodilatador tipo salbutamol y acudir al médico.
- Si los síntomas son graves compatibles con una anafilaxia (inflamación de garganta, taquicardia, mareo, pérdida de conocimiento, etc.) se debe de poner la adrenalina autoinyectable y acudir de forma urgente al Centro hospitalario más cercano llamando al 112.
Siempre hay que estar muy atentos si aparecen síntomas digestivos (dolor abdominal, naúseas, vómitos, diarreas, estreñimiento) para comentarlo con el médico y realizar una endoscopia. Si esta se realiza de forma precoz con frecuencia se puede observar a la larva de anisakis penetrando por la mucosa del tubo digestivo y se puede extraer en ese mismo instante. De esta forma todos los síntomas desaparecerían en pocas horas.
 Una vez que le hube explicado a Carmen en qué consistía la alergia al anisakis y qué tenía que hacer para evitarla, le pedí que me preguntase todas sus dudas y aquí tenéis algunas de las más importantes con sus respuestas correspondientes:
Una vez que le hube explicado a Carmen en qué consistía la alergia al anisakis y qué tenía que hacer para evitarla, le pedí que me preguntase todas sus dudas y aquí tenéis algunas de las más importantes con sus respuestas correspondientes: ¿Puedo comer pescado sin congelar?
Sí, pero sólo el que es exclusivamente de río o pantano, como la trucha y la carpa.
¿Puedo comer pescado envasado como las latas de conserva?
Las semiconservas en lata, o en vidrio como las anchoas, el atún ,etc. no suelen dar problemas. Tampoco lo suelen hacer los pescados desecados salados como el bacalao o las mojamas.
¿Puedo comer marisco?
Puedes comer moluscos bivalvos crudos (almejas, coquinas, ostras y mejillones). También puedes comer crustáceos (gambas, langostinos, camarones, cigalas, centollos, nécoras, percebes y cangrejos de mar) pero no puedes comer cefalópodos como calamar, pulpo y sepia, que no hayan sido previamente congelados.
¿Y los boquerones en vinagre cómo los puedo comer?
Este plato típico tan español es de las principales causas de alergia a anisakis en nuestro país. El problema radica en que es un pescado que se consume fresco y la larva de este parásito sobrevive hasta dos meses en vinagre. Además, el gusano suele pasar totalmente desapercibido ya que el vinagre hace que el boquerón se vuelva más claro de color y la larva no se puede ver al ser blanca. A veces incluso puede aparecer en la salsa de vinagre.
¿Significa eso que hay que olvidarse de este exquisito manjar? En absoluto. Lo podremos comer sin problemas si antes de elaborarlos congelamos los boquerones al menos tres días a -20º como os he comentado antes.
Si esto no se hace así, el peligro de parasitación y de alergia en los consumidores es muy importante, por este motivo debemos asegurarnos si los compramos ya hechos, que han sido elaborados con pescado congelado.
¿Y el salmón ahumado puedo comerlo?
Ya sabéis que Carmen es una forofa del salmón ahumado, por eso creo que esta pregunta se la dejó para el final...pendiente de mis palabras...
Aunque los salmones se crían en piscifactorías, las granjas no están cerradas y durante una fase de su crecimiento se ponen en zonas del mar resguardadas con agua de alta calidad. A pesar de eso en dicha agua pueden existir restos fecales de focas con larvas de anisakis que pueden contaminar a los salmones si los ingieren.
Es evidente que la parasitación es rara, pero no podemos decir que sea imposible. Por este motivo se aconseja congelar en casa el salmón ahumado que vayamos a consumir. Especialmente en el caso de que seamos alérgicos.
Pienso que le ha quedado todo claro pero le resumo lo más importante en estos seis párrafos:
- - El anisakis no provoca alergia al pescado. Se puede ser alérgico al anisakis y no al pescado.
- - El anisakis se encuentra en todos los pescados (excepto los de río) y en los cefalópodos (como el calamar).
- - Se puede comer pescado poco cocinado siempre que haya sido previamente congelado a una temperatura adecuada.
- - La larva de anisakis se muere si la sometemos a congelación (-20º mínimo 3 días).
- - Si aparecen síntomas de alergia tras comer pescado debe acudir al alergólogo para que efectúe las pruebas adecuadas y confirme si se trata de una alergia al anisakis o al pescado en sí.
- - Los alérgicos a anisakis deben llevar siempre la medicación pautada por su alergólogo.
Y lo más importante...desde que hace todas las cosas correctamente no ha vuelto a tener nunca más esas ronchas tan molestas que le preocupaban tanto.


















.jpg)










